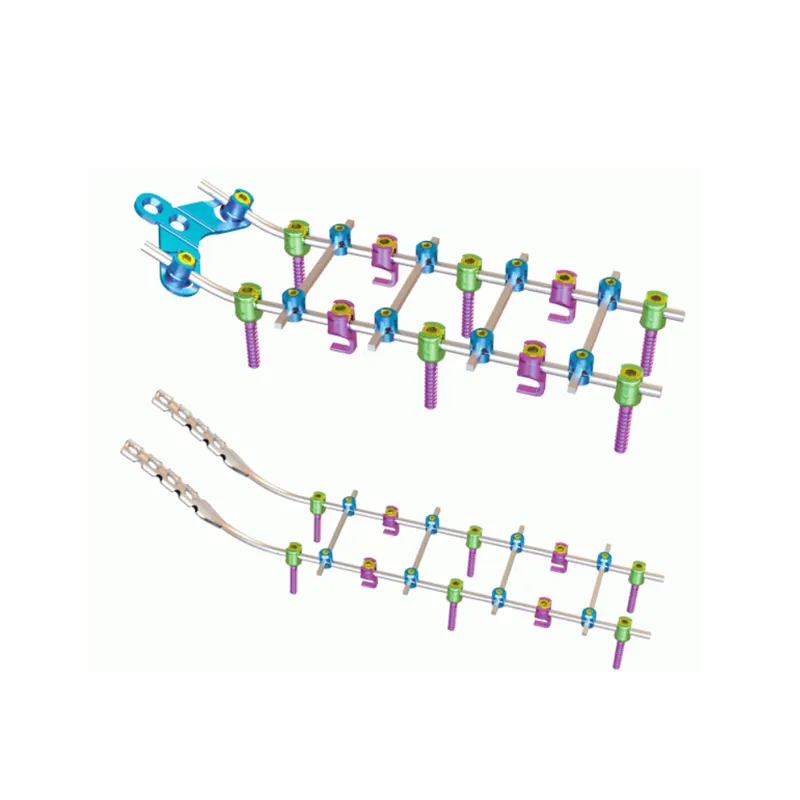
التصنيع الإضافي: دافعٌ رئيسيٌ نحو التخصيص والتحسين البيوميكانيكي
أقفاص تيتانيوم مسامية مُصنَّعة بتقنية الطباعة ثلاثية الأبعاد لتعزيز الاندماج العظمي والملاءمة التشريحية
باستخدام التصنيع الإضافي، يمكن الآن للجراحين إنشاء قفص شوكي مخصص خصيصًا لكل مريض وفقًا لتشريحه الفريد، ويتميز هذا القفص بتدرجات في المسامية يتم التحكم بها بدقة، بحيث تعالج الاختلافات التشريحية الفردية فعليًّا وتحفِّز نمو العظم الجديد. وتُحاكي هياكل السبيكة التيتانية المشبَّكة المستخدمة في هذه الأقفاص كثافة العظم الإسفنجي الطبيعي التي نراها في العمود الفقري السليم، حيث تتراوح أحجام المسام بين ٣٠٠ و٧٠٠ ميكرومتر تقريبًا. ويؤدي هذا التصميم إلى زيادة المساحة السطحية المتاحة لتثبيت الخلايا بنسبة تصل إلى ٤٠–٦٠٪ مقارنةً بالغرسات الصلبة القياسية. أما ما يميِّز هذه الأقفاص حقًّا فهو شبكتها المسامية المتصلة، والتي تساعد على نمو الأوعية الدموية عبرها وتسمح بانتقال الخلايا العظمية (Osteoblasts) بكفاءة أكبر. وقد أظهرت الاختبارات السريرية أن ذلك يؤدي إلى تسريع معدلات الاندماج العظمي، وتحسين النتائج بنسبة تصل إلى ٢٥–٣٠٪. وعندما يتطابق شكل القفص بدقة مع هيئة الصفيحة النهائية الفقرية، فإن ذلك يقلل من المشكلات مثل حماية الإجهاد (Stress Shielding) ومخاطر الغوص (Subsidence). ويكتسب هذا الأمر أهمية خاصة في حالات تشوهات العمود الفقري المعقدة، التي غالبًا ما لا تناسبها الأقفاص التقليدية بشكل مناسب. وبفضل هذه التكنولوجيا، يلاحظ الجراحون تحسُّنًا متزايدًا في النتائج طويلة المدى، إذ تتيح لهم تصميم الغرسات استنادًا إلى ما تتطلبه البيولوجيا فعلًا، وليس استنادًا إلى ما كان ممكنًا باستخدام أساليب التصنيع القديمة.
نظرة مقارنة عامة على تقنيات DMLS وSLS وSLA في تصنيع الغرسات الشوكية
| العملية | المواد | الدقة | المزايا الرئيسية | القيود الرئيسية |
|---|---|---|---|---|
| DMLS (التصعيد الليزري المباشر للمعادن) | سبائك التيتانيوم | ٢٠–٤٠ ميكرومتر | أجزاء تحمل أحمالًا عالية الكثافة؛ وتتيح هندسة هياكل شبكية معقدة يتعذَّر تحقيقها بالتشغيل الآلي | متطلبات ما بعد المعالجة؛ وإدارة الإجهادات المتبقية |
| SLS (التلبيد بالليزر الانتقائي) | بوليمرات PEEK وTPU | ٥٠–١٠٠ مايكرون | أجهزة بين الفقرات شفافة للأشعة السينية ومرونة، مُصمَّمة للحفاظ على الحركة | تحكم محدود في بنية المسام والاتساق الميكانيكي |
| SLA (الاستروليتوجرافيا) | راتنجات حيوية التوافق | ١٠–٢٥ ميكرومتر | الدقة الاستثنائية في سطح الأدلة الجراحية والنماذج التشريحية | غير مناسب للغرسات الحاملة للحمولة الدائمة بسبب تحلل البوليمر وقيود التعب |
يتطلب كل عملية إجراء تحقق محدّد يتعلّق بمخاطر التصنيع الطبقي المُتدرّج — بما في ذلك الإجهادات المتبقية، وتلوث المسحوق، والتشوه الحراري — وبخاصة بالنسبة للغرسات الدائمة الخاضعة لأحمال بيوميكانيكية طويلة الأمد.
الغرسات الذكية والتكامل الرقمي لتحقيق الذكاء ما بعد الجراحي
أجهزة استشعار مدمجة لقياس الإجهاد/الحمل تتيح مراقبة التعافي في الوقت الفعلي
تمثل غرسات العمود الفقري المزودة بمُستشعِرات إجهاد وتحميل مدمجة تحوّلًا كبيرًا في طريقة تعاملنا مع مرحلة التعافي بعد الجراحة. وتقوم هذه الأجهزة بتتبع الإجهادات الميكانيكية المؤثرة على التجهيزات الجراحية باستمرار، ما يوفّر للطبيب معلوماتٍ فوريةً حول مدى نجاح اندماج العظام مع بعضها، وكذلك استقرار الغرسة. ويمكن للأطباء اكتشاف المشكلات مبكرًا، مثل الحركات غير الطبيعية أو الضغط الزائد على مناطق معينة، والتي قد تؤدي — إن تركت دون علاج — إلى فشل الغرسة أو ضعف التئام العظام. وبذلك يتمكن الأطباء من التدخل المبكر عبر علاجات محددة قبل أن تتفاقم الحالة. كما لم تعد خطط إعادة التأهيل عامةً ومُوحَّدةً بعد الآن؛ بل يحصل المرضى على توصياتٍ شخصيةٍ بشأن الأنشطة البدنية تتغير تدريجيًّا وفق استجابة الأنسجة الفعلية بدلًا من الالتزام الصارم بجداول مُقرّرة سلفًا. وتوفر الميزة اللاسلكية إمكانية مراقبة المرضى عن بُعد عبر تطبيقات آمنة، مما يقلّل من الزيارات الطبية المتكررة غير الضرورية ويجعل المرضى أكثر انخراطًا في عملية شفائهم الخاصة. وتشير بعض الدراسات الأولية إلى أن اتباع مسارات التعافي المُستندة إلى بيانات المستشعرات قد يقلّل بشكلٍ كبيرٍ من الحاجة إلى عمليات جراحية تكرارية.
موازنة القيمة السريرية مع التحديات التنظيمية وإدارة البيانات
إن إدخال الغرسات الذكية في الاستخدام الواسع يعتمد فعليًّا على حلِّ هذه القضايا التنظيمية الكبرى، بالإضافة إلى بناء بنية تحتية مناسبة للبيانات. وتتمثل المشكلة في أن الهيئات التنظيمية تطلب إثباتاتٍ لا عن مدى سلامة الغرسة الجسدية فحسب، بل أيضًا عن موثوقية الأجزاء الرقمية، وقدرتها على البقاء محميةً من التهديدات الإلكترونية، وتقديم الفوائد الطبية الفعلية. وهذا يؤدي إلى عملية اعتماد مختلفة تمامًا مقارنةً بالأجهزة الطبية التقليدية. وفي الوقت نفسه، فإن جميع تلك المستشعرات التي تُرسل البيانات باستمرار تحتاج إلى أنظمة تخزينٍ تتوافق مع معايير قانون حماية المعلومات الصحية (HIPAA)، وتوفِّر تشفيرًا كاملاً من بداية نقل البيانات حتى نهايتها، كما يجب أن تتصل بسلاسة مع السجلات الصحية الإلكترونية القائمة بالفعل. وتعاني المستشفيات أيضًا من صعوبة تحديد الإشارات الأكثر أهمية، لكي لا يغمر الأطباء إشعاراتٌ غير ذات معنى. ولتحقيق تقدُّمٍ في هذا المجال، يتطلَّب الأمر تعاون الجميع عبر مختلف القطاعات: المصنِّعين الذين يصنعون الغرسات، والأطباء الذين سيستخدمونها، وخبراء تكنولوجيا المعلومات المسؤولون عن الجانب الرقمي للبيانات، والجهات التنظيمية الحكومية. ويجب أن يعمل هؤلاء معًا على بناء أنظمة تتيح للتكنولوجيات المختلفة التواصل فيما بينها مع الحفاظ في الوقت نفسه على خصوصية معلومات المرضى — وهي مهمة ليست سهلة عند محاولة تسريع الابتكار دون تعريض أيٍّ من الأطراف للخطر.
المواد الحيوية من الجيل التالي وهندسة الأسطح البيولوجية النشطة
التيتانيوم، وملحق البولي إثير الإيثر الكيتون (PEEK)، والمواد ذات التدرج الوظيفي في الأجهزة التي تحافظ على الحركة
تتجه زراعة الأجهزة الشوكية الحافظة للحركة اليوم نحو مواد مثل سبائك التيتانيوم، والبلاستيك المعروف باسم PEEK، وهذه المواد الجديدة التي تُسمى «المواد ذات التدرج الوظيفي» (FGMs). وتساعد هذه المواد في تحقيق توازنٍ بين الكفاءة الميكانيكية للزرعة وبين قدرتها على الاندماج داخل الجسم. فالتِيتانيوم مادة قوية وخفيفة الوزن، كما أننا نعلم أنها ترتبط جيدًا بأنسجة العظم مع مرور الوقت. أما مادة PEEK فلها ميزة إضافية: فهي لا تظهر بوضوح في صور الأشعة السينية، ما يسهّل على الأطباء مراقبة حالة الزرعة. علاوةً على ذلك، فإن متانة هذه المادة تطابق متانة العظم الطبيعي إلى حدٍ كبير، مما يقلل من مشاكل الإجهاد بنسبة تتراوح بين ١٥٪ و٣٠٪ مقارنةً بالمعادن القديمة مثل الفولاذ المقاوم للصدأ أو سبائك الكوبالت-الكروم. أما المواد ذات التدرج الوظيفي فهي أمرٌ بالغ الإثارة حقًّا، لأن خصائصها تتغير عبر الطبقات المختلفة. فتخيل مثلاً زرعةً يكون جوهرها من التيتانيوم الصلب، بينما تكون سطحيّتها أكثر ليونةً ومساميةً ومغلفةً بمادة الهيدروكسي أباتيت. وهذا يحاكي الطريقة التي تتفاوت بها كثافة أنسجة العمود الفقري لدينا طبيعيًّا. وكل هذه التحسينات تدعم أنظمة تثبيتٍ أفضل تحافظ على الحركة الطبيعية بين الفقرات، وفي الوقت نفسه تقلل من التآكل الذي قد يصيب الأجزاء المجاورة. ومن خلال النظر في النتائج الفعلية المستخلصة من العيادات، أفاد المرضى الذين خضعوا لزراعة أقراص عنقية مصنوعة من مواد ذات تدرج وظيفي بأنهم راضون عن النتيجة بنسبة تقارب ٩٢٪ بعد مرور عامين، وهي نسبةٌ تدل دلالةً قويةً على كفاءة هذه الزرعات وعلى طول عمرها الافتراضي قبل الحاجة إلى استبدالها.
الطلاءات البيولوجية النشطة لتسريع الانصهار
تقنيات هندسة السطح، ولا سيما تلك التي تتضمن طلاءً هيدروكسي أباتيت (HA) وإطلاقًا منضبطًا لبروتين نمو العظم-2 (BMP-2)، تُحسِّن فعليًّا نتائج دمج الفقرات القَطَنية. وتعمل هذه الطرق عن طريق جذب الخلايا العظمية (Osteoblasts) وتحفيز الترسبات المعدنية في المناطق التي تحتاج إليها أكثر ما يكون. وتُظهر الدراسات أن طبقات الهيدروكسي أباتيت يمكن أن ترفع نسبة تماس العظم مع الغرسة بنسبة تتراوح بين ٤٠ و٦٠ في المئة خلال ثلاثة أشهر فقط عبر عملية تُعرف بالتمعدن النسخي الحيوي (Biomimetic Mineralization). وعند تحسين إعطاء بروتين نمو العظم-2 (BMP-2) بشكلٍ مناسب، يتحقَّق الدمج العظمي أسرع بنسبة ٣٠ إلى ٥٠ في المئة مقارنةً بالغرسات التي لا تحوي أي طبقات خاصة. لكن هناك نقطة حرجة تستحق الذكر هنا: فإذا أُفرج عن كمية زائدة من بروتين نمو العظم-2، فقد تظهر مشكلات مثل نمو عظمي غير مرغوب فيه لدى أكثر من ٢٠ في المئة من المرضى، ما يستدعي غالبًا الخضوع لعملية جراحية ثانية. ولذلك فإن الطبقات المزدوجة الجديدة تكتسب اهتمامًا متزايدًا في هذا المجال حاليًّا؛ فهي تطلق أولًا موادًا مضادة للميكروبات مثل الفضة أو الجنتاميسين لمكافحة العدوى، ثم تُدخل تدريجيًّا عوامل نمو تساعد في تجديد الأنسجة بدقة في المكان المطلوب تمامًا. وبالنسبة عمومًا للدمج القَطَني القَطَني (Lumbar Fusions) على وجه الخصوص، أدَّت هذه الأسطح المحسَّنة إلى خفض مدة الشفاء من متوسط تسعة أشهر إلى ستة أشهر فقط. ويتمكن المرضى من العودة إلى أنشطتهم اليومية بشكل أسرع، مما يُحدث فرقًا جوهريًّا في نوعية حياتهم بعد الجراحة.
تمكين الجراحة: التكامل بين الروبوتات والتنقل والتصوير أثناء العملية
أصبحت مزيج الروبوتات، وتكنولوجيا الملاحة، والتصوير أثناء الجراحة عامل تحوُّل جذري في دقة جراحات العمود الفقري. فخلال العمليات الجراحية، يمكن للأطباء الحصول على صور حيّة ومفصَّلة للتشريح بفضل أجهزة التصوير المقطعي المحوسب (CT) أو التصوير بالرنين المغناطيسي (MRI) الموجودة مباشرةً في غرفة العمليات. وتستفيد أنظمة الملاحة هذه من بيانات الصور لتوليد إرشادات ثلاثية الأبعاد متحرِّكة للأدوات الجراحية، مما يضمن إدخال البراغي في الموضع الصحيح في أكثر من ٩٠٪ من الحالات. ثم تقوم الذراعان الروبوتيتان بتنفيذ هذه الخطط بدقة استثنائية على مستوى المليمتر، ما يعني شقوقاً أصغر وأضراراً أقل لأنسجة الجسم المحيطة. ويظل الجرّاحون يمتلكون تحكُّماً كاملاً طوال العملية بأكملها، حيث يشعرون بما يحدث عبر أنظمة التغذية الراجعة الخاصة المدمجة في أدواتهم. وبمجملها، تقلِّل هذه التقنيات النزيف أثناء الجراحة بنسبة تقارب ٣٠٪، وتساعد المرضى على الخروج من المستشفى بشكل أسرع، كما تقلِّل المضاعفات الخطيرة الناجمة عن إصابات الأعصاب، لا سيما عند التعامل مع مشكلات العمود الفقري المعقدة. وما نشهده اليوم ليس مجرد خطوة صغيرة أخرى إلى الأمام، بل يمثِّل فعلاً تحولاً كبيراً في طريقة إجراء جراحات العمود الفقري ذات الطابع التداخلي المحدود في الوقت الحاضر. فالدقة، والأمان، والاتساق لم تعد مجرد مزايا مرغوبة، بل أصبحت مُدمَجةً الآن في كل مرحلة من مراحل العملية الجراحية.
الأسئلة الشائعة
ما المقصود بالتصنيع الإضافي في جراحات العمود الفقري؟
يشير التصنيع الإضافي في جراحات العمود الفقري إلى عملية إنشاء غرسات عمودية مخصصة باستخدام تقنية الطباعة ثلاثية الأبعاد وتدرجات مُتحكَّمٍ فيها في المسامية لتتناسب مع تشريح المريض الفردي وتشجع على نمو عظمي جديد.
كيف تعمل الغرسات الذكية؟
تُزوَّد الغرسات الذكية بأجهزة استشعار مدمجة تتعقب الإجهادات الميكانيكية المؤثرة على الجهاز، وتوفِّر بيانات فورية عن اندماج العظام واستقرار الغرسة، مما يسمح بالكشف المبكر عن المشكلات المحتملة.
لماذا تكتسب المواد الحيوية من الجيل الجديد أهميةً بالغة؟
تُعد المواد الحيوية من الجيل الجديد، مثل سبائك التيتانيوم وملحق البولي إثير إثير كيتون (PEEK)، ضروريةً للغرسات المستخدمة في العمود الفقري لأنها توفر أداءً ميكانيكيًّا أفضل، واندماجًا أكفأ داخل الجسم، وتقلل من ظاهرة حجب الإجهاد (Stress Shielding)، ما يحسِّن نتائج العلاج لدى المرضى.
ما المقصود بالطلاءات الحيوية النشطة في الغرسات المستخدمة في العمود الفقري؟
الطلاءات الحيوية النشطة، مثل الهيدروكسي أباتيت وبروتين المورفوجينيتيك العظمي-2 (BMP-2)، تُسرّع الانصهار الفقري من خلال جذب الخلايا العظمية وتنشيط عملية التمعدن، مما يقلل بشكلٍ كبيرٍ من زمن الشفاء.
كيف تحسّن الروبوتات والتقنيات التصويرية جراحات العمود الفقري؟
توفر تقنيات الروبوتات والتصوير صورًا تشريحية حية تفصيلية وتوجّه الأدوات الجراحية بدقةٍ عالية، مما يقلل من المضاعفات الجراحية ويحسّن دقة إجراءات جراحات العمود الفقري.
 EN
EN
 FR
FR
 ES
ES
 AR
AR